Viszeralfett-Rechner
Was ist viszerales Fett?
Viszerales Fett ist das intraabdominale Fettgewebe, das sich um mehrere Organe, darunter Magen, Darm und Leber, ansammelt. Eine Zunahme des viszeralen Fettgewebes um mehr als 130 cm² definiert viszerale Adipositas, einen Hauptrisikofaktor für mehrere chronische Krankheiten bei jedem Gewicht oder BMI-Wert1,2. Viszerale Fettdepots können bei Menschen mit Normalgewicht, Übergewicht oder Adipositas zunehmen.
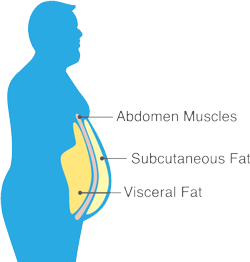
Was verursacht viszerale Adipositas?
Adipositas, einschließlich viszeraler Adipositas, ist eine chronische, multifaktorielle Erkrankung, die möglicherweise auf eine Kombination mehrerer Faktoren zurückzuführen ist, wie genetische Veranlagung, adipogenes Umfeld, chronisch positive Energiebilanz, sitzende Lebensweise, hormonelle Dysregulationen, psychologische Probleme und/oder Wechselwirkungen zwischen Gen und Umwelt3,4. Ihr Arzt kann Ihnen helfen, die Ursache Ihrer Krankheit zu diagnostizieren und zu behandeln.
Gesundheitsprobleme im Zusammenhang mit viszeraler Adipositas
Viszerale Adipositas ist ein wichtiger Risikofaktor für die Entwicklung verschiedener Stoffwechsel- (Typ-2-Diabetes), Herz-Kreislauf- (Bluthochdruck, Herzinfarkt), Entzündungs- (Morbus Crohn, Morbus Bechterew) und Krebserkrankungen (Dickdarmkrebs) sowie für Demenz und frühen Tod, unabhängig von der Gesamtfettmasse6-14.
Der Viszeralfett-Rechner basiert auf einem anthropometrischen Modell, das eine begrenzte Anzahl von Messungen kombiniert2, und wurde als genauester Prädiktor für das kardiometabolische Risiko sowie die kardiovaskuläre, Krebs- und Gesamtmortalität validiert, wenn keine biomedizinischen Bildgebungsdaten verfügbar sind10,11,15.
Umgang mit viszeraler Adipositas
Ausdauertraining (zügiges Gehen, Radfahren, Schwimmen oder Laufen) für mindestens 30 Minuten an 5 bis 7 Tagen pro Woche hilft, das viszerale Fett zu reduzieren. Die vollen 30 Minuten Ausdauertraining können auf einmal durchgeführt werden oder z. B. auf drei Mal 10 Minuten aufgeteilt werden.
Ein hochintensives Intervalltraining (HIIT) kann unter der Aufsicht eines Physiotherapeuten oder Sporttrainers und nach einer Risikobewertung des Herzens in Betracht gezogen werden, um sicherzustellen, dass kein kardiovaskuläres Problem auftritt. HIIT umfasst kurze Phasen intensiver Bewegung (schnelles Treten, Sprinttraining und Hocksprung) im Wechsel mit Erholungsphasen5.
Ihr Arzt kann Ihnen weitere Behandlungen vorschlagen.
Allgemeine Adipositas
Die übliche Messung der Fettleibigkeit, die von der Weltgesundheitsorganisation validiert wurde, basiert auf der Bewertung des BMI. Allgemeine Fettleibigkeit oder ein Gesamtfettdepot wird in der Regel durch einen BMI ≥ 30 kg/m2 definiert, im Gegensatz zu Übergewicht (25 ≤ BMI < 30 kg/m2) und Normalgewicht (18,5 ≤ BMI < 25 kg/m2)16. In der asiatischen Bevölkerung gibt es spezifische Grenzwerte für Übergewicht (23 ≤ BMI < 27,5 kg/m2) und Adipositas (BMI ≥ 27,5 kg/m2)17.
Der BMI unterscheidet jedoch nicht zwischen Fettmasse und fettfreier Masse und ist daher ein schlechtes Diagnoseinstrument für allgemeine Fettleibigkeit18-20.
Der BMI gibt nur einen allgemeinen Eindruck von der Körperfülle. Außerdem gibt der BMI keinen Aufschluss über das Viszeralfett, dem Hauptrisikofaktor für mehrere chronische Krankheiten, unabhängig von der Gesamtfettmasse.
Kontakt

• Dr Hanen Samouda, PhD (LIH), Researcher
• Dr Frédéric Dadoun, MD, PhD (CHL), Medical doctor & Researcher
Zitierweise
Samouda H, Dutour A, Chaumoitre K, Panuel M, Dutour O, Dadoun F. VAT=TAAT-SAAT: innovative anthropometric model to predict visceral adipose tissue without resort to CT-Scan or DXA. Obesity (Silver Spring). 2013;21(1):E41-50.
Referenzen
1. Hunter GR et al. Obes Res. 1994; 2(6):563-568.
2. Samouda H et al. Obesity 2013; 21: E41-E50.
3. Bray GA et al. Obes Rev. 2017; 18(7):715-723.
4. Sharma AM et al. 2018; 35(3): 285-292.
5. EASO. 2021; Recommendations of the EASO Physical Activity Working Group.
6. Van Gaal LF et al. Nature. 2006; 444(7121): 875-880.
7. Cereda E et al. Age Ageing. 2007; 36(5): 488-491.
8. Fontes-Carvalho R et al. Am J Cardiol. 2014; 114(11): 1663-1669.
9. Yu H et al. Surg Obes Relat Dis. 2015; 11(1): 6-11.
10. Brown JC et al. Am J Hum Biol. 2017; 29(1).
11. Brown JC et al. Eur J Nutr. 2018; 57(1): 191-198.
12. Dan Lantsman C et al. Clin Radiol. 2018; 73(10): 910.
13. Kuritzkes BA, et al. Int J Colorectal Dis. 2018; 33(8): 1019-1028.
14. Magro DO, et al. Arq Gastroenterol. 2018; 55(2): 142-147.
15. Ruiz-Castell M et al. Sci Rep. 2021; 11(1): 9121.
16. WHO. 2000; Obesity: preventing and managing the global epidemic. Report of a WHO Consultation.
17. WHO. 2000; The Asia pacific perspective: Redefinig obesity and its treatment.
18. Garn SM et al. Am J Clin Nutr. 1986; 44(6): 996-997.
19. Frankenfield DC et al. Nutrition. 2001;17(1):26-30.
20. Adab P et al. BMJ. 2018; 360:k1274.
